Il glaucoma viene chiamato “il ladro silenzioso della vista” proprio perché non dà sintomi e può portare alla cecità, se non scoperto e non curato.
La principale causa è l’aumento della pressione all’interno dell’occhio, che danneggia progressivamente il nervo ottico e poi il campo visivo. Per questo, la diagnosi della malattia viene fatta misurando la pressione intraoculare, le fibre del nervo ottico e i difetti del campo visivo.
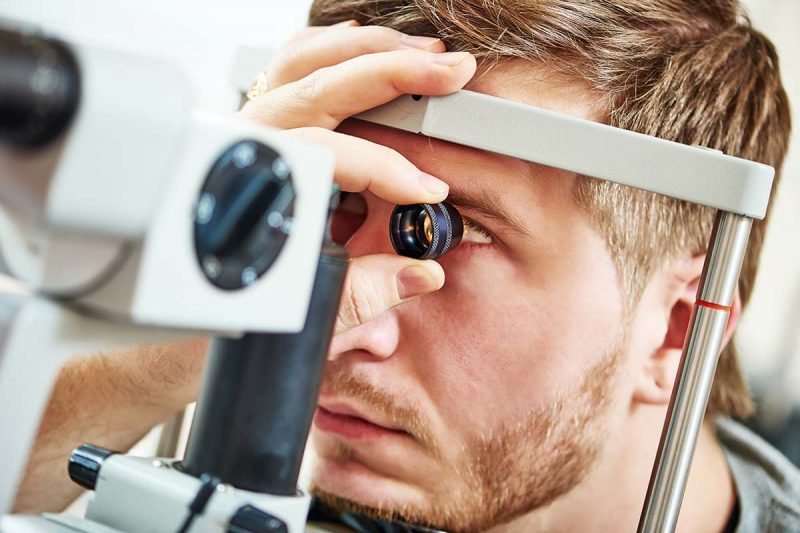
Il glaucoma non colpisce solo gli occhi. Secondo alcuni studi, la diagnosi della malattia ha un forte impatto emotivo per 7 pazienti su 10, innanzitutto per la paura di diventare ciechi, ma anche perché si teme la perdita di autonomia che ha inevitabili conseguenze sulla qualità della vita. Agli inizi della malattia, il campo visivo viene danneggiato nella sua porzione periferica per cui il paziente percepisce di meno il problema perché riesce a vedere bene ciò che ha di fronte. Man mano che la malattia progredisce, la percezione dello spazio intorno a sé diminuisce, e cominciano le difficoltà nelle attività quotidiane, per esempio, è più complicato vedere le buche per strada, i gradini, le scale, è più facile cadere o urtare contro qualcosa, anche per l’alterazione dell’equilibrio.
La disabilità visiva comporta, poi, difficoltà a leggere, a guidare, a riconoscere gli oggetti e i volti. Tutte limitazioni che pesano sulla qualità di vita dei pazienti. La preoccupazione e l’ansia nascono anche solo all’idea che la progressione della malattia possa far perdere la propria indipendenza, costringendo all’isolamento sociale. Le conseguenze psicologiche, poi, sono legate anche alla paura di diventare ciechi. Un motivo in più per non trascurare la salute degli occhi.