Fuoco di Sant’Antonio
Per Fuoco di Sant’Antonio si intende una malattia infettiva scientificamente nota come Herpes Zoster. Il virus scatenante è lo stesso della varicella, il Virus varicella-Zoster (VZV). A differenza della varicella che colpisce prevalentemente i bambini, esso riguarda soprattutto gli adulti, in particolare gli anziani. Un legame tra le due malattie comunque c’è: chi non ha mai avuto la varicella non può avere il fuoco di Sant’Antonio.
Fuoco di Sant’Antonio: sintomi
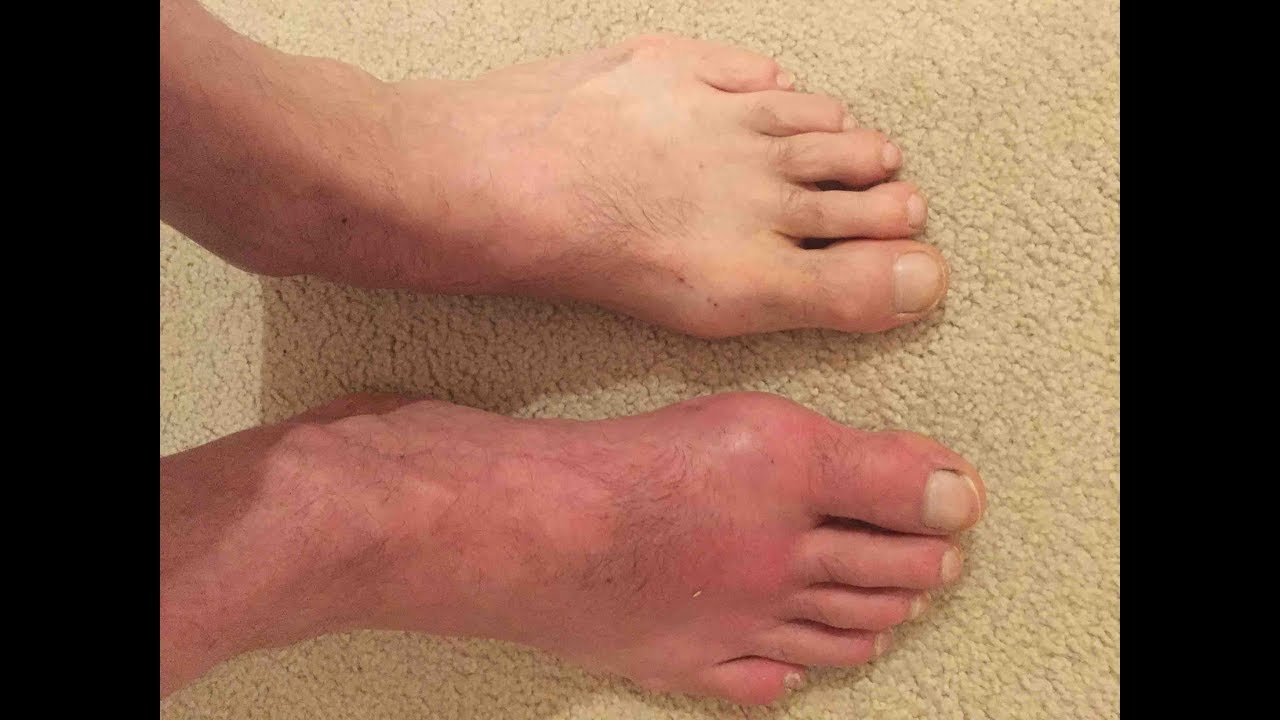
Si manifesta attraverso sfoghi cutanei che inizialmente sono semplici macchie rosse e successivamente si trasformano in bolle e vescicole. Ma prima di questo, si avverte bruciore, formicolio e prurito in una zona ben precisa del corpo. Dopo qualche giorno, in quella stessa zona si sviluppano delle pustole, simili a quelle della varicella. Non è detto che i sintomi del fuoco di Sant’Antonio si manifestino sempre. Può capitare infatti che la malattia si sviluppi in modo lieve, senza lesioni; in questo caso si parla di Zoster sine herpete.
Altri sintomi comuni del fuoco di sant’Antonio sono: l’anoressia, i brividi, il dolore addominale, il dolore al collo, il dolore allo sterno, il dolore dorsale, il dolore facciale, la febbre, il mal di testa.
A seconda dell’intensità della malattia, il dolore provato può essere molto forte, quasi insopportabile, o molto lieve. Le zone più colpite sono i fianchi o comunque delle zone laterali del tronco, oppure un lato del viso. In realtà il fuoco di Sant’Antonio può colpire qualsiasi area del corpo, con un numero di lesioni variabile.
Dopo 7-10 giorni dalla loro comparsa, le vescicole si rompono trasformandosi in croste. Queste durano a loro volta altri 10 giorni.Dalla loro prima comparsa, quindi, le lesioni guariscono in circa 4 settimane e non rimangono delle cicatrici al termine. Nei casi più gravi tuttavia, il dolore con le pustole può durare anche alcuni mesi.
Fuoco di Sant’Antonio: contagio
Questa malattia, così come la varicella, è una malattia contagiosa. Il contagio può avvenire anche tra una persona affetta e un’altra che non ha mai avuto la varicella (e che non è stata vaccinata). In questo caso, la persona contagiata si ammalerà di varicella e non di fuoco di Sant’Antonio. Affinché il contagio si sviluppi, è necessario che la persona venga a contatto diretto con le lesioni dell’ammalato; al contrario, se il contatto non c’è e rimane semplicemente nello stesso ambiente dell’altro, la persona sana non può ammalarsi di varicella, perché durante l’infezione il virus non colpisce i polmoni e quindi se non c’è contatto non può trasmettersi solamente per via aerea.
Se chi è affetto da fuoco di sant’Antonio può contagiare un’altra persona che si ammala di varicella, non è vero il contrario. Chi è affetto da varicella quindi non può trasmettere il fuoco di sant’Antonio, ma solamente la varicella, e in questo caso anche solamente per via aerea.
Fuoco di Sant’Antonio: fattori di rischio e cura
Tra i fattori di rischio che possono sostenere il suo sviluppo, rientrano sicuramente il sesso, l’etnia e l’età. Vengono colpite soprattutto le donne e in generale le persone con età superiore ai 60 anni. I bianchi si ammalano molto più frequentemente degli afro-americani. Inoltre sono più a rischio le persone che hanno sofferto di varicella nel loro primo anno di vita e che soffrono di qualche problema legato al sistema immunitario.
Il fuoco di sant’Antonio viene trattato con farmaci analgesici e antinfiammatori. Se questi farmaci vengono somministrati in tempo, è possibile diminuire l’intensità dei sintomi. E’ possibile anche vaccinarsi per prevenire la comparsa del fuoco di Sant’Antonio.



 Il dolore può avere una durata variabile, può essere più o meno intenso, può manifestarsi per alcune ore o per settimane: tutto dipende dalla patologia che ha il paziente. A volte il dolore viene accompagnato da altri sintomi come: del bruciore quando si urina, del gonfiore addominale, febbre e mal di schiena.
Il dolore può avere una durata variabile, può essere più o meno intenso, può manifestarsi per alcune ore o per settimane: tutto dipende dalla patologia che ha il paziente. A volte il dolore viene accompagnato da altri sintomi come: del bruciore quando si urina, del gonfiore addominale, febbre e mal di schiena.



 L’anoressia è una malattia che, anche se colpisce principalmente le donne con un rapporto di 9 a 1 rispetto agli uomini, vede in aumento il numero di maschi colpiti soprattutto durante la fase adolescenziale o preadolescenziale . Dati più recenti suggeriscono che questo rapporto sia arrivato almeno a 4:1. Essa rappresenta la conseguenza dell’interazione di diversi fattori/condizioni: biologici, genetici, traumatici, socio-culturali, personali (come mancanza di autostima, perfezionismo, impotenza, sensazione di inutilità, percezione dell’ideale di magrezza etc.) o psichici (come ansia o depressione). La prevalenza media della malattia nelle donne tra i 12-22 anni, in Italia, si attesta intorno allo 0,9%.
L’anoressia è una malattia che, anche se colpisce principalmente le donne con un rapporto di 9 a 1 rispetto agli uomini, vede in aumento il numero di maschi colpiti soprattutto durante la fase adolescenziale o preadolescenziale . Dati più recenti suggeriscono che questo rapporto sia arrivato almeno a 4:1. Essa rappresenta la conseguenza dell’interazione di diversi fattori/condizioni: biologici, genetici, traumatici, socio-culturali, personali (come mancanza di autostima, perfezionismo, impotenza, sensazione di inutilità, percezione dell’ideale di magrezza etc.) o psichici (come ansia o depressione). La prevalenza media della malattia nelle donne tra i 12-22 anni, in Italia, si attesta intorno allo 0,9%.  sintomi, predispone una corretta terapia sia da un punto di vista psicologico (psicoterapia) che farmacologico (somministrazione di ansiolitici e antidepressivi sotto stretto controllo medico).
sintomi, predispone una corretta terapia sia da un punto di vista psicologico (psicoterapia) che farmacologico (somministrazione di ansiolitici e antidepressivi sotto stretto controllo medico). ni che corrono dalla mattina alla sera fra lavoro, famiglia, impegni, sport amici e …. avventure di ogni genere.
ni che corrono dalla mattina alla sera fra lavoro, famiglia, impegni, sport amici e …. avventure di ogni genere.