Nel gergo quotidiano si chiama “ fiatone”, nel linguaggio medico “ dispnea”, per tutti “affanno”: qualsiasi termine vogliate utilizzare per chiamarlo, è popolarissimo tra gli italia ni che corrono dalla mattina alla sera fra lavoro, famiglia, impegni, sport amici e …. avventure di ogni genere.
ni che corrono dalla mattina alla sera fra lavoro, famiglia, impegni, sport amici e …. avventure di ogni genere.
Quando ci manca il respiro o facciamo fatica a respirare, le cause possono essere molte e nella maggioranza dei casi del tutto trascurabili. Ma in parecchi casi l’affanno è il campanello d’allarme di qualcosa di più serio che, se affrontato per tempo, può evitarci guai maggiori ed a volte salvarci la vita.
Ma cos’è l’affanno
L’affanno è una mancanza d’aria all’apparato respiratorio che provoca una difficoltà ad ossigenare l’organismo e rallenta la nostra capacità di movimento.
Se l’affanno arriva dopo uno sforzo, per esempio dopo aver corso per non perdere un autobus che passa, o perché abbiamo fatto sport, o perchè abbiamo sollevato un peso considerevole, non c’è nulla di preoccupante; è normale che ci manchi un po’ di fiato perchè lo abbiamo consumato nello sforzo appena fatto. Ma in pochi minuti avremo ristabilito la condizione di normalità.
Se invece l’affanno arriva senza alcuna correlazione ad uno sforzo, la questione si complica e dobbiamo distinguere due situazioni: se l’affanno arriva all’improvviso o se la difficoltà di respirare ci accompagna stabilmente, diciamo cronicamente.
Quando l’affanno arriva all’improvviso
L’affanno che si presenta improvvisamente ciò che potrebbe indicare è un malfunzionamento di due organi: i polmoni o il cuore. Si tratta di due organi vitali e dunque vanno esaminati separatamente.
L’affanno che deriva dalle vie respiratorie
Le principali cause di un malfunzionamento dell’apparato respiratorio o specificamente dei polmoni sono 4:
- l’asma, cioè una malattia che riduce le vie respiratorie rendendo più difficoltosa l’aspirazione dell’aria da parte dei polmoni. In questi casi ci vuole un inalatore d’aria che forza la ventilazione.
- la polmonite, ovvero una malattia che provoca infezione ai polmoni (o virale o climatica) e la si riconosce per la mancanza di respiro ma anche dalla tosse ed è resa evidente da una lastra ai polmoni;
- la broncopneumopatia ostruttiva, che è una malattia che restringe le vie respiratorie rendendo difficoltoso l’arrivo dell’aria ai polmoni;
- l’ embolia polmonare, che è una rara situazione in cui avviene il blocco dei vasi sanguigni nei polmoni.
L’affanno che deriva da problemi al cuore
Ma c’è un “fiatone” anche più pericoloso, ed è quello che indica i possibili seguenti problemi cardiaci:
- L’infarto: a volte anche senza i tipici dolori al torace o alla spalla sinistra, è proprio la mancanza improvvisa di respiro che preannuncia un possibile imminente attacco cardiaco che può anche arrivare all’ infarto;
- L’insufficienza cardiaca: indica una difficoltà del cuore a pompare sangue a sufficienza nel sistema circolatorio con al conseguenza che si accumula più acqua che ossigeno e la respirazione risulta compromessa;
- La fibrillazione atriale o tachicardia che sono disturbi del battito cardiaco.

 Il dolore può avere una durata variabile, può essere più o meno intenso, può manifestarsi per alcune ore o per settimane: tutto dipende dalla patologia che ha il paziente. A volte il dolore viene accompagnato da altri sintomi come: del bruciore quando si urina, del gonfiore addominale, febbre e mal di schiena.
Il dolore può avere una durata variabile, può essere più o meno intenso, può manifestarsi per alcune ore o per settimane: tutto dipende dalla patologia che ha il paziente. A volte il dolore viene accompagnato da altri sintomi come: del bruciore quando si urina, del gonfiore addominale, febbre e mal di schiena.



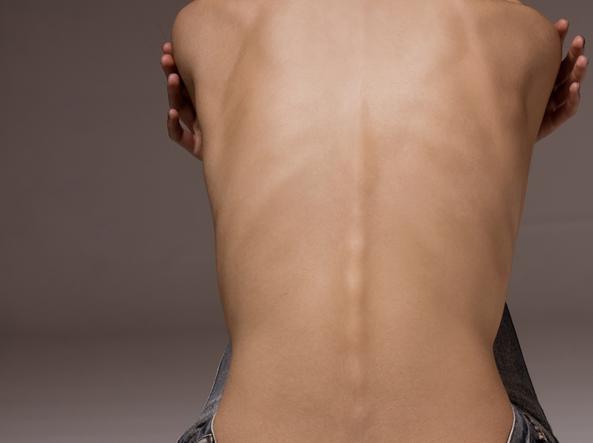 L’anoressia è una malattia che, anche se colpisce principalmente le donne con un rapporto di 9 a 1 rispetto agli uomini, vede in aumento il numero di maschi colpiti soprattutto durante la fase adolescenziale o preadolescenziale . Dati più recenti suggeriscono che questo rapporto sia arrivato almeno a 4:1. Essa rappresenta la conseguenza dell’interazione di diversi fattori/condizioni: biologici, genetici, traumatici, socio-culturali, personali (come mancanza di autostima, perfezionismo, impotenza, sensazione di inutilità, percezione dell’ideale di magrezza etc.) o psichici (come ansia o depressione). La prevalenza media della malattia nelle donne tra i 12-22 anni, in Italia, si attesta intorno allo 0,9%.
L’anoressia è una malattia che, anche se colpisce principalmente le donne con un rapporto di 9 a 1 rispetto agli uomini, vede in aumento il numero di maschi colpiti soprattutto durante la fase adolescenziale o preadolescenziale . Dati più recenti suggeriscono che questo rapporto sia arrivato almeno a 4:1. Essa rappresenta la conseguenza dell’interazione di diversi fattori/condizioni: biologici, genetici, traumatici, socio-culturali, personali (come mancanza di autostima, perfezionismo, impotenza, sensazione di inutilità, percezione dell’ideale di magrezza etc.) o psichici (come ansia o depressione). La prevalenza media della malattia nelle donne tra i 12-22 anni, in Italia, si attesta intorno allo 0,9%.  sintomi, predispone una corretta terapia sia da un punto di vista psicologico (psicoterapia) che farmacologico (somministrazione di ansiolitici e antidepressivi sotto stretto controllo medico).
sintomi, predispone una corretta terapia sia da un punto di vista psicologico (psicoterapia) che farmacologico (somministrazione di ansiolitici e antidepressivi sotto stretto controllo medico). ni che corrono dalla mattina alla sera fra lavoro, famiglia, impegni, sport amici e …. avventure di ogni genere.
ni che corrono dalla mattina alla sera fra lavoro, famiglia, impegni, sport amici e …. avventure di ogni genere.
 attività.
attività.
 Ma cos’è il testosterone? Quanto ne dobbiamo avere nel sangue? Quali effetti provoca se ne abbiamo meno del necessario? Quali sono i sintomi che devono metterci in allarme? E che fare se scopriamo di averne poco? Le risposte sono tutte qui.
Ma cos’è il testosterone? Quanto ne dobbiamo avere nel sangue? Quali effetti provoca se ne abbiamo meno del necessario? Quali sono i sintomi che devono metterci in allarme? E che fare se scopriamo di averne poco? Le risposte sono tutte qui.